Detrás de cada cigarrillo consumido se esconden unas alarmantes estadísticas, que predicen que hasta un 20% de los fumadores actuales desarrollarán una enfermedad pulmonar obstructiva crónica – EPOC – a lo largo de su vida. La EPOC comprende una amalgama de enfermedades pulmonares progresivas y, de momento, incurables. Los síntomas evolucionan con el tiempo, siendo en un primer estadio relativamente leves – aparición de tos acompañada de mucosidad, dificultad para dormir o cansancio. Muchas veces las personas que sufren EPOC asocian estos incipientes síntomas a la edad, con lo cual la enfermedad avanza pasando inadvertida, llegando a causar insuficiencia respiratoria severa de forma irreversible.
El intercambio insuficiente de aire en los pulmones de los enfermos de EPOC provoca que estos contraigan infecciones de pulmón, como por ejemplo neumonía. En particular, el Streptococcus pneumonia y también el Haemophilus influenzae son los dos tipos de microorganismos causantes de neumonía bacteriana que más a menudo se encuentra en los pulmones de enfermos de EPOC. La mejor forma de combatir la neumonía por parte de este colectivo es la prevención, protegiéndose contra la bacteria por medio de su va-cuna. Por supuesto, evitar el tabaquismo, hacer ejercicio y cuidar la alimentación también pueden mejorar la calidad de vida de los enfermos de EPOC y, correspondientemente, disminuir el riesgo de contraer una infección bacteriana.
En casos excepcionales algunos pacientes de EPOC son sometidos a cirugía para llevar a cabo un trasplante de pulmón. El problema es que esta solución depende de la disponibilidad de órganos sanos de reemplazo, los cuales escasean. Además, una vez realizado el trasplante el paciente debe ser inmunodeprimido para evitar un rechazo del órgano. Este rechazo se acaba cronificando en una gran cantidad de casos, dejando además al paciente en una situación de gran vulnerabilidad frente a las infecciones como consecuencia del tratamiento inmunodepresivo. Una de las posibles soluciones pasa por el desarrollo de tratamientos inmunológicos más eficientes y específicos, que permitan mejorar la calidad de vida de los pacientes con trasplantes.
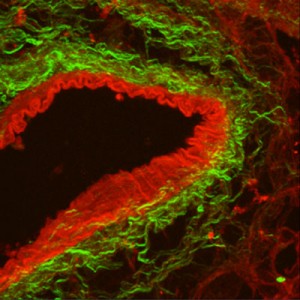
Sección de un vaso de pulmón descelularizado mostrando su rica estructura de elastina (rojo) y colágeno (verde). La imagen se obtuvo mediante microscopía de dos fotones (Melo et al. Tissue Eng Part C, 2014)
Otra solución alternativa está relacionada con la ingeniería de órganos. Mediante este proceso se extraen los pulmones del donante y se eliminan todas las células que los cubren, de manera que solo se conserva la matriz extracelular. De esta forma se consigue tener una estructura (o andamio) que preserva la estructura tridimensional del órgano, pero eliminando el riesgo de rechazo derivado de la inserción de células ajenas al propio organismo. El pulmón finalmente se recelulariza con células sanas del paciente, siendo apto para el trasplante. Investigadores del grupo dirigido por Daniel Navajas, profesor de la UB e investigador principal del grupo Cellular and Respiratory Biomechanics del IBEC, han conseguido caracterizar las propiedades mecánicas de estos pulmones descelularizados, demostrando que muchas de estas son preservadas durante el proceso de descelularización. Estos resultados tan alentadores han dado impulso a esta nueva técnica alternativa, aunque su éxito a nivel de órgano se encuentra todavía en los primeras etapas.
Bibliografía
EPOC y tabaquismo (2016) Texas Heart Institute
EPOC y neumonía (2016) Lung Institute
Trasplante de pulmón (1998) NEUMOSUR: REVISTA DE LA ASOCIACIÓN DE NEUMÓLOGOS DEL SUR
Charla de Daniel Navajas sobre el futuro de las enfermedades pulmonares (2016) Universitat Pompeu Fabra
Probing MicromechanicalProperties of the ExtracellularMatrix of Soft Tissues by AtomicForce Microscopy (2016) J. Cell. Physiol. 232: 19–26, 2016